Glomerulaariset sairaudet: Glomerulonefriitti
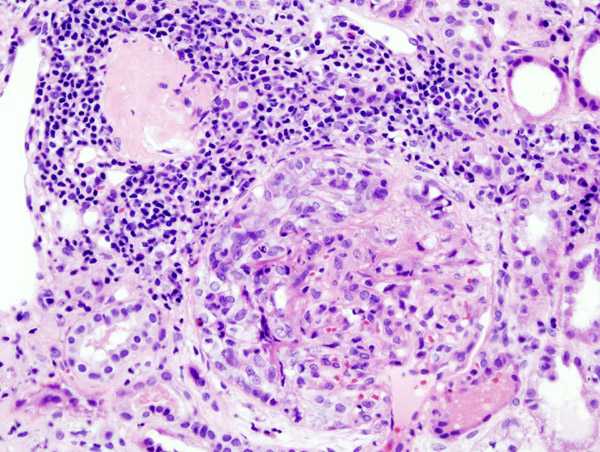
Kuva: "Valomikrokuva munuaisten biopsiasta, joka osoittaa näkyvän fibrosellulaarisen puolikuun muodostumisen ja kohtalaisen mesaniaalisen lisääntymisen glomeruluksessa. Hematoksyliini- ja eosiinivärjäys. "Julkaisusta Journal of Medical Case Reports. Lisenssi: CC BY 2.0
esittely
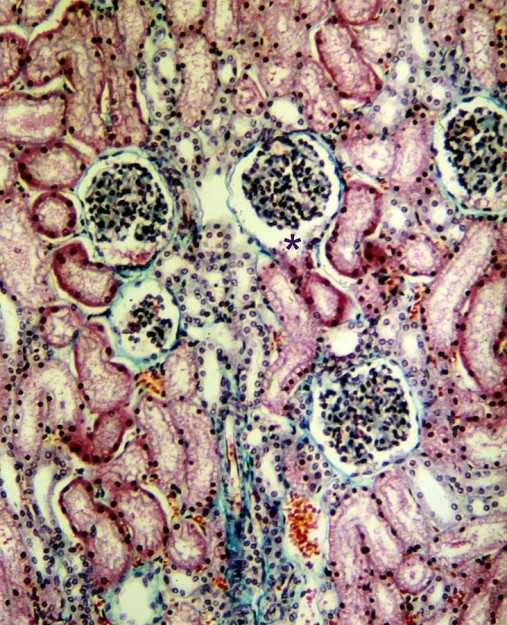
Kuva: "Valomikroskooppinen poikkileikkausnäkymä munuaiskuoresta" liikkuvan robotin yhteydessä. Lisenssi: CC BY-SA 3.0
Glomerulusten suodatinkalvon rakenne
Munuaisvaurio voi vaikuttaa kaikkiin anatomisiin rakenteisiin. Tämä artikkeli käsittelee myös munuaisten verisolujen vaurioita glomeruli nimeltään. Yksittäisten sairauksien ja niiden kliinisten piirteiden ymmärtämiseksi paremmin tutustuminen glomerulusten anatomisiin ja fysiologisiin rakenteisiin auttaa. Suodatinkalvon rakenne on kolmikerroksinen ja koostuu:
- Aidattu kapillaari-endoteeli,
- Glomerulaarinen pohjakalvo ja
- Bowmanin kapselin sisäelimet.
endoteelin on negatiivisesti ladattu proteoglykaanien ja glykosaminoglykaanit miehitetty. Glomerulaari tyvikalvon muodostaa yhdyskerroksen kapillaarien ja Bowmanin kapseli ja se koostuu tiheästä verkkoverkosta, joka muodostaa hienon mekaanisen suodatinrakenteen. Kuten kapillaarinen endoteeli, se on täynnä proteoglykaaneja, ja siksi sillä on negatiivinen varaus. Bowmanin kapselin sisäelinten levyn soluilla on ns podosyytit, jonka laajennukset muodostavat myös verkkorakenteen.
Kapean silmän läpi suuret molekyylit tai edes solut eivät pääse ensisijainen virtsa. Samalla negatiivinen varaus estää sellaisten anionien suodattamisen. B. albumiini.
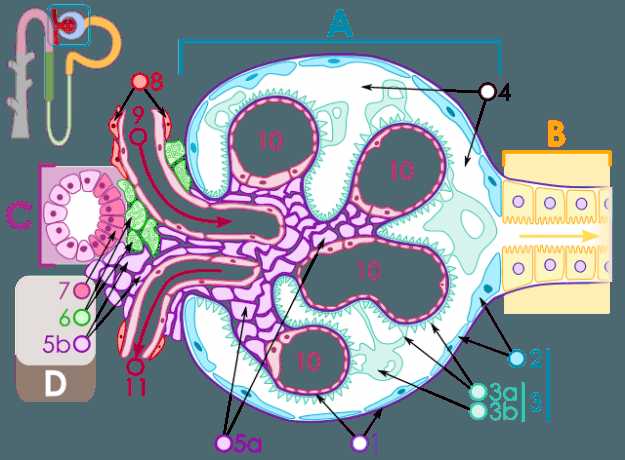
Kuva: " renaalisesti; B Tärkeimmät pala; C keskipisteenä; D Juxtaglomerulaariset laitteet1 tyvikalvon; 2 Bowmanin kapseli, parietal-lehti; 3 Bowmanin kapseli, sisäelinten arkki; 3a Podozytenfüsschen; 3b podosyyttien;4 Bowmanin kapselin luumen (virtsatiet); 5a Mesangium – intraglomerulaariset mesangiaalisolut; 5b Mesangium – extraglomerular mesangial solut; 6 Juxtaglomerulaariset solut; 7 Macula densa; 8 Myosyytit (valtimoiden seinämän lihassolut); 9 Arteriola afferens;10 glomerulaariset kapillaarit; 11 Arteriola efferens ", kirjoittanut M.Komorniczak. Lisenssi: CC BY-SA 3.0
Glomerulusten suodatinkalvon vaurioituminen
Jos tämä suodatuskerros on vaurioitunut, nämä kehon osat (solut, albumiini, makromolekyylit) tulevat kehoon ensisijainen virtsa ja poistetaan. Kun glomerulut hajoavat edelleen, ajan myötä kykenemättömyys virtsata – se johtaa munuaisten vajaatoiminta.
Glomerulonefriitti vs. glomerulopatia
Tällä vammalla voi olla erilaisia syitä. Tärkeää on erottaa glomerulonefriitti muusta kuin tulehduksellisesta glomerulopatiat. Glomerulonefriitin kuvauksen tulisi olla tämän artikkelin painopiste. Selitykset muista kuin tulehduksellisista syistä, kuten mekaanisista (esim. verenpainetaudin nefropatia), metabolinen (esim.. diabeettinen nefropatia) tai verisuoni (esim.. tromboottinen mikroangiopatia) Tekijöitä löytyy kunkin sairauden vaikutuksista.
diagnostiikka
Glomerulaaristen sairauksien tutkimus
Eri tekniikat antavat johtopäätökset vaurioiden tyypistä ja sijainnista virtsaa tuottavassa järjestelmässä. Erityisesti tässä vaiheessa on esitettävä menetelmät, jotka osoittavat glomerulusten vaurioita:
hematuria: Virtsan sedimentin tutkiminen voi olla välillä hematuria, hemoglobinuria ja myoglobinuria vaihtelevat. Yhdestä mikrohematurialle yksi puhuu pois > 5 punasolua / μl virtsaa, ilman virtsan punaista väriä. Heti kun tunnistat punaisen värin, se on brutto hematuria. Punasolut voivat myös näyttää dymorfisilta sedimentissä. Tämä muodonmuutos tapahtuu, kun solut muuttuvat putkijärjestelmän läpi ja altistetaan osmoottisille jännityksille. Esimerkki on acanthocytes, joilla on piikikäs muoto
proteinuria: Normaalisti erittyy virtsaan vain pieniä määriä proteiineja. Proteiinin erittymisestä > 150 mg / d kutsutaan proteinuriaksi. Patologisen proteiinin erittymisen määrä voi antaa johtolankoja sairauden syylle.
| Proteiinin määrä | proteiinityypin | Mahdollinen syy |
| 20-200 mg / l | albumiini | Mikroalbuminuria varhaisen nefropatian ilmaisuna, esim. Hypertensiivisten tai diabeettisten häiriöiden yhteydessä |
| enintään 1,5 g / päivä | Pienen molekyylin proteiinit: |
Suuret molekyyliproteiinit:
glomerulopatia
(jälkeen: Herold G. ja työtoverit: Sisätautien lääketiede, 2014)
glukosurian: Aikuiset eivät erota enempää kuin noin 60 mg päivässä glukoosi päivässä. Patologisesti kohonnut virtsan glukoosi esiintyy, kun glukoosi kynnys (noin 160 – 180 mg / dl). Näin tapahtuu esimerkiksi diabeteksen yhteydessä. Normaalin verensokerin glukosuria voi esiintyä raskauden tai munuaisten tubulaaristen sairauksien aikana.
sylinteri: Sylinterit luodaan tubulukset ja siten näytä yksi munuais- Syntymistä. Usein löytyy hyaline Sylintereitä löytyy terveiltä yksilöiltä, mutta ne ovat myös koholla glomerulaarisairauksien yhteydessä ja ovat siten suhteellisen epäspesifisiä. punasolujen heitot muodostuvat glomerulonefriitissä, Leukozytenzylinder (kroonisen) pyelonefriitin aikana.
immunologian: Erilaisten etsiminen vasta auttaa etiologisessa ryhmittelyssä z. B. glomerulonefriitti. Yksittäiset vasta-aineet merkitään vastaavaan tautiin. Taloudellisten lähestymistapojen suhteen kaikkia vasta-aineita ei pitäisi aluksi määrittää epäillyssä glomerulonefriitissa.
kuvantaminen: Väri duplex sonography Ei-invasiivisena toimenpiteenä on monia indikaatioita munuaisten arvioimiseksi. noin CT ja MRI Esityksiä voidaan hankkia lisätietoja rakenteesta. Usein nämä menettelyt ovat Angiografisen Menetelmät yhdistetään.
histologiaLopullinen vahvistus glomerulonefriitin tyypityksen diagnoosista (vain) saavutetaan munuaisbiopsian! Erityisesti, jos nopea ja dramaattinen klinikka vaatii nopeaa, riittävää hoitoa, munuaisten biopsia on usein valittu hengenpelastusmenetelmä.
munuaiskerästulehdus
Määritelmä glomerulonefriitti
nonbacterial, immuunivälitteinen Munuaisrakkojen tulehduksia kutsutaan glomerulonefriitiksi. Tulehduksen synty on monenlaista. Se voi olla ensisijainen of toissijainen Sekundäärimuotojen eri muodot, sekundaarimuodot syntyvät erilaisten systeemisten sairauksien yhteydessä, kun taas primaariset muodot tapahtuvat ilman systeemisiä sairauksia.
Patogeneesistä riippuen myös glomerulonefritidejä sairastavilla potilailla on erilaisia oireita. Jotkut muodot johtuvat varhaisesta noususta säilyttäminen parametrit erottuvat, on muissa muodoissa enemmän epäfysiologisia suodatin toiminto etualalla.
Glomerulonefriitin patomekanismit
Glomerulonefriitissa voidaan havaita erilaisia immuunireaktioita. Erilainen patogeneesi riippuu syy-taudista ja määrittää joskus kliinisen kulun:
- Anti-GBM-vasta-ainevälitteinen glomerulonefriitti: IgG-tyyppiset vasta-aineet pohjakalvon Goodpasture-antigeenille aiheuttavat vasta-ainevälitteisen tulehduksellisen vasteen. Goodpasture-antigeeni esiintyy lisäksi alveolaarisessa pohjakalvossa.
- Immuunikompleksivälitteinen glomerulonefriitti: Immuunikompleksit, jotka muodostuvat osana infektioita tai autoimmuunisairauksia, kerääntyvät kapillaariseinämään.
- ANCA-liittyvä glomerulonefriitti: Anti-neutrofiilien sytoplasmiset vasta-aineet (ANCA) ovat vuorovaikutuksessa neutrofiilien rakeikomponenttien kanssa aiheuttaen glomerulaarisia vaurioita
Kaikki immuunimekanismit alkavat kompleksin, tulehdusta edistäviä immuunikaskadin seuraavilla tulehduksellisilla reaktioilla. Tämä tulehduksellinen reaktio johtaa viime kädessä vaurioihin glomerulaarinen kapillaariseinä. Se tulee Bowmanin kapselin verenvuotoon ja siten primaariseen virtsaan.
Munuaisen rungosta tulee sitten nekroottinen ja menettää toimintonsa. Mitä enemmän glomeruluja esiintyy, sitä todennäköisemmin munuaisten kokonaistoiminta on havaittavissa heikentymässä munuaiskerästen suodatusnopeus ja lisääntyminen säilyttäminen parametrit.
Glomerulonefriitin muodot
Glomerulonephritiden-didaktisen kappaleen laatimiseksi jaa eri oppikirjat ensisijainen ja toissijainen Lomakkeet. Tämä alajako onnistuu joissain muodoissa, toisissa se aiheuttaa usein sekaannusta: monia tulehduksia esiintyy molemmilla tavoilla ja jotkut oireyhtymät yhdistävät "primaarisen" ja "toissijaisen" muodot. Tämä artikkeli jättää jäykän luokituksen primaariseksi ja toissijaiseksi ja käsittelee eri sairauksia, jotka johtuvat yleisistä kliinisistä kuvista:
- Paikallinen glomerulonefriitti
- Nopeasti etenevät glomerulonefritidit
- Glomerulonefritidit (ja muut sairaudet), jotka johtavat nefroottiseen oireyhtymään
Paikalliset glomerulonefriitit:
Erilaiset sairaudet laukaisevat bakteerien tulehduksellisen reaktion, etenkin munuaisrakkoissa. Tähän ryhmään kuuluvat esimerkiksi M. Berger (IgA nefropatia), perinnöllinen glomerulonefriitti ja akuutti, infektionjälkeinen glomerulonefriitti.
Jopa minimaalisesti muuttuva glomerulonefriitti, kalvoinen glomerulonefriitti, membranoproliferatiivinen glomerulonefriitti ja fokaalinen segmenttinen glomerulonefriitti voivat vaikuttaa idiopaattisesti vain glomeruluksiin, mutta ne kehittyvät usein systeemisten sairauksien yhteydessä. Tyypillisesti nämä 4 sairautta johtavat nefroottinen oireyhtymä ja niitä kuvataan siellä yksityiskohtaisemmin.
Immunoglobuliini A: n nefropatia (M. Berger)
IgA-nefropatian määritelmä, epidemiologia ja etiologia
IgA-nefropatia on yhteinen primaarinen glomerulonefriitti maailmanlaajuisesti ja vaikuttaa pääasiassa nuorempiin potilaisiin. Etiologia on enimmäkseen idiopaattinen, kuitenkin, kuten nimestä voi päätellä, IgA: hon liittyvät sairaudet voivat myös laukaista M. Bergerin. Tähän sairausryhmään kuuluvat esimerkiksi sprue, Crohnin tauti, Schönlein-Henoch-purppura, nivelreuma, systeeminen lupus erythematosus tai IgA-gammopatiat. IgA-nefropatia on tyypillisesti epäspesifinen infektio ylähengitysteiden edessä.
IgA-nefropatian patofysiologia ja klinikka
IgA immuunikompleksit myymälä mesengiumin glomerulusta ja johtaa tulehdukselliseen reaktioon mikrohematurialle. Harvoin voi syntyä muita laskeutumismalleja, jotka johtavat nopeaan etenevään glomerulonefriittiin (subendothelial talletukset) tai nefroottinen oireyhtymä (subEPIthelial talletukset).
Tyypillisesti kärsivät ovat oireettomia mikrohematurialle ennen. Osittain se tapahtuu verenpainetauti ja harvoin kylkikipu. Nopean etenevän glomerulonefriitin tai nefroottisen oireyhtymän tapauksessa on olemassa toinen klinikka vastaavasti (katso yllä)..
Diagnostinen näyttö on viime kädessä a munuaisbiopsian saavutetaan esittämällä IgA-komplekseja.
IgA-nefropatian hoito ja ennuste
Yleensä säännöllisellä IgA-nefropatialla on hyvä ennuste spontaani remissio. Kuitenkin riippuen glomerulaarisen vaurion laajuudesta, munuaistoiminnan etenevä menetys riski välittömässä loppuvaiheen munuaisten vajaatoiminnassa kasvaa.
Hoito riippuu oireista ja proteinuria:
- Proteinuria 1 g / d: Tämä on ehdottomasti hoito ACE-estäjillä.
- proteinuria > 1 g / v ja kasvava munuaisten vajaatoiminta: Immunologisia prosesseja yritetään käyttää glukokortikosteroideilla >Perinnölliset glomerulonefriitit
On olemassa useita perheellisiä glomerulonefritidejä, joille on ominaista (usein oireeton) mikrohematurialle ilmoitusta. Asteittaisella pysyvyydellä se tulee a proteinuria ja lopulta kasvaa munuaisten vajaatoiminta.
Terapeuttisesti ei yleensä ole syy-terapeuttisia vaihtoehtoja, joten loppuvaiheen munuaisten vajaatoiminnassa elinsiirrot ainoa vaihtoehto edustaa. Seuraavat tämän ryhmän sairaudet voidaan muistaa:
- Hyvänlaatuinen hematuria: ohuen pohjakalvon oireyhtymä
- Alport-oireyhtymä: Perinnöllinen nefriitti
Akuutti infektioiden jälkeinen glomerulonefriitti
Erityisesti akuutissa infektioiden jälkeisessä glomerulonefriitissa on lapsia maissa, joissa terveydenhuoltojärjestelmä on heikompi. Saksasta taudista on tullut yleinen harvinainen.
Akuutin infektioiden jälkeisen glomerulonefriitin etiologia ja patofysiologia
Nimestä voidaan päätellä, että seuraavan a infektio esiintyy (immuunikompleksi) nefriitti. ennen kaikkea beeta-hemolyyttiset streptokokit Ryhmä A vastaa myöhemmistä immunologisista sairauksista (reumakuume, chorea minor). Se tulee endokapillaariseen, proliferatiiviseen glomerulonefriittiin vasta-aineiden muodostumisen avulla glomerulaarisia rakenteita vastaan.
Akuutin infektionjälkeisen glomerulonefriitin klinikka ja diagnoosi
Anamnestisch pitäisi yksi streptokokkitartunta (nielutulehdus, erysipelas, tonsilliitti, impetiigo jne.). Tämän valituksen jälkeen 50% sairastuneista ilmoittaa tyypillisesti uusiutuneesta sairaudesta. Ne voivat olla epäspesifisiä ("grippal") tai johtuvat hematuriasta, verenpaineesta ja turvotuksesta (= Volhard Triasmerkitään). Turvotus voi olla moninkertainen ja johtaa hengenahdistukseen tai epilepsiaan. Muut 50% tapauksista on oireettomia ja havaitaan sattumalta.
Onneksi suhteellisen harvoin kehittyy erittäin nopea glomerulonefriitti (= nopea etenevä glomerulonefriitti, RPGN), mikä johtaa munuaisten toiminnan dramaattiseen heikkenemiseen välittömän munuaisten vajaatoiminnan ja korkean tappavuuden seurauksena..
RPGN: n etiologiset tyypit
- Noin 10% on Tyyppi 1 (Anti-GBM RPGN) harvinaisin variantti: Tässä on kyse vasta-aineiden muodostumisesta pohjakalvon Goodpasture-antigeeniä vastaan. Koska tämä antigeeni on myös osa alveolaarista pohjakalvoa, munuaisissa ja keuhkoissa esiintyy vakavia vaurioita hemoptyysin seurauksena. Tauti vaikuttaa usein nuorempiin miehiin.
- Tyyppi 2 (immuunikompleksi RPGN) esiintyy 40%: lla tapauksista: Tässä tapauksessa immuunikompleksit kerääntyvät basaalikalvoon. Näitä immuunikomplekseja voidaan tuottaa jälkiinfektiolla tai vasta-aineita tuottavilla perussairauksilla (esimerkiksi SLE, Schönlein-Henoch purpura).
- 50% tulee yleensä Tyyppi 3 (ANCA-liittyvä RPGN) ennen: Tämä on syy ANCA: hon liittyvään vaskuliittiin. Histologisia talletuksia ei ole. Vasta-aineet on suunnattu entsyymejä vastaan (esim. Myeloperoksidaasi pANCA: ssa tai antiprotease 3 cANCA: ssa). Tämä vasta-ainetuotanto perustuu esimerkiksi granulomatoosiin polyangiiitin (M. Wegener) tai mikroskooppisen polyangiiitin kanssa. Churg-Strauss-oireyhtymä on myös mahdollista.
RPGN: n klinikka ja diagnostiikka
Uhrit ovat pahoinpideltyjä ja vaaleita. Usein verenpaine on havaittavissa. Vahva proteinuria sopivalla klinikalla (s.u.) voi syntyä, mutta yleensä löytää sellaisen nefriittinen Sedimenttiä. päälle keuhko- Valituksia on kunnioitettava. Tulehduksen oireiden lisäksi voidaan todeta nopeasti kasvavat retentioparametrit.
Erilaisia vasta-aine tai immuunikompleksit löytyy ääreisverestä. RPGN: n perusteltu epäily pakottaa munuaisten biopsian. Histopathologisch on olemassa extracapillary, lisääntyvässä Tulehdusreaktio ns Crescent Koulutus glomerulusten.
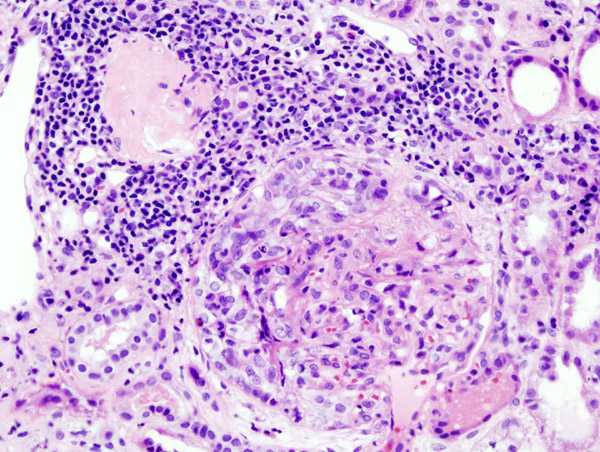
Kuva: KGH: n "hieno kudososa RPGN: stä". Lisenssi: CC BY-SA 3.0
RPGN: n hoito ja ennuste
Hoito riippuu taudin taustasta ja vakavuudesta. Periaatteessa voidaan harkita glukokortikoidien suurina annoksina (1 g / vrk iv) ja syklofosfamidi muistaa.
kun Goodpasturen oireyhtymä on lisäksi yksi plasmafereesin käytetään 2 – 3 viikkoa vasta-aineiden poistamiseksi. Kun glukokortikoidi ja syklofosfamiditerapia on lopetettu täällä, jälkikäsittely atsatiopriini yli 6-12 kuukautta.
Tyyppi 2 ja Tyyppi 3 RPGN: ää hoidetaan pidempään ja säännöllisemmin. Nämä muodot voivat aiheuttaa toistumisia! Jos hoito annetaan aikaisin, munuaisten toiminnan paranemista ja palautumista voi esiintyä yli puolella tapauksista.
Glomerulonefritidit (ja muut sairaudet), jotka johtavat nefroottiseen oireyhtymään
Määritelmä nefroottinen oireyhtymä
Nefroottinen oireyhtymä määritellään havaintojen tähdistöllä:
- Suuri proteinuria > 3 g / päivä
- hypoproteinemia
- Hypoalbuminemiaan liittyvä turvotus
- Hyperlipoproteinemia (erityisesti kolesterolin ja triglyseridien)
Nefroottisen oireyhtymän patofysiologia
Nefroottinen oireyhtymä on häiriintynyt glomerulaarinen suodatussulku mikä aiheuttaa glomeruluksen muuttumisen epänormaalisti. Suodatin ei siten ole enää selektiivinen, jolloin itse glomerulaarinen perfuusio ei häiriinty. Tämä johtaa ei-fysiologisesti suureen määrään ultrasuodatettuja, suurimolekyylipainoisia proteiineja, jotka muuten eivät pääse muuten putkijärjestelmään ja joille se ei siksi ole sopiva Rückresorptionssystem olemme.
Syyt: Mikä on nefroottisen oireyhtymän takana
Useat glomerulonefritidit voivat olla syynä häiriintyneelle suodatukselle. Kaksi lomaketta on muistettava, ne ovat yleisimpiä ja tarkistetaan säännöllisesti:
- Pienin muutos glomerulonefriitti: Glomerulaariset minimaaliset vauriot, jotka voidaan visualisoida vain elektronimikroskopialla, ovat yleisin syy lasten nefroottiseen oireyhtymään (> 90% tapauksista). Se tulee tänne joko idiopaattisina tai pahanlaatuisten sairauksien, tulehduskipulääkkeiden, allergioiden tai immunisointien yhteydessä (rokotukset!) Podosyyttien hajavaurioksi.
- Kalvoinen glomerulonefriitti: Tämä on yleisin syy aikuisina, ja sen aiheuttaa immuunijärjestelmä ja komplementtikompleksien muodostuminen. Nämä kompleksit syntyvät joko idiopaattisina tai infektioiden (hepatiitti B, HIV, syfilis, malaria), autoimmuunisairauksien, pahanlaatuisten kasvainten tai lääkkeiden yhteydessä. Histologisesti laskeutuneita komplekseja löytyy glomerulaarisen pohjakalvon kohdalta.
Näiden kahden päämuodon lisäksi voi myös membranoproliferatiivinen glomerulonefriitti tai fokaalinen segmenttinen glomerulonefriitti olla nefroottisen oireyhtymän syy.
Nefroottisen oireyhtymän kliiniset oireet
Valitukset riippuvat kehon kyvystä kompensoida. Jos on lievä toimintahäiriö, maksan lisääntynyt synteesitehokkuus kompensoi proteiinin menetykset. Joten on olemassa yksi oireeton proteinuria ennen. Jos suodattimen toimintahäiriö on liian suuri, seurauksena on erilaiset proteiinihäviöt, jotka selittävät suoraan kliiniset oireet ja ovat siten helppo muistaa:
- immunoglobuliini tappio: Infektioherkkyys on lisääntynyt.
- Antitrombiini III Loss: Tämä johtaa lisääntyneeseen tromboosiriskiin z: n kanssa. Keuhkovaltimon emboliana, munuaisten laskimotromboosina tai aivojen laskimotromboosina.
- albumiini tappio (+ IgG- ja ATIII-menetykset): Kollo on vähentynyt >
Kuva: "Plasmodium falciparum nefroosiödeema". Lisenssi: Public Domain
- Edistyneessä vaiheessa voi yksi munuaisten vajaatoiminta esiintyy vastaavilla oireilla.
Nefroottisen oireyhtymän diagnoosi
Kliininen esitys ja erityisesti laboratoriotestit ovat diagnoosin perustana. seerumin elektroforeesi osoittaa luonteenomaisesti albumiini- ja gammafraktion menetystä alfa2- ja beetafraktion suhteellisen kasvun kanssa. Lisäselvityksiä varten a sonography munuaiset aloitetaan. Diagnoosin kultastandardi, myös riittävän hoidon suhteen, on munuaisbiopsian ja glomerulusten histologinen arviointi.
Nefroottisen oireyhtymän hoito
Järjestelmällisestä syystä on etsittävä mahdollista hoitoa. Tulehduksellisiin syihin glukokortikoidien tai jopa lisääntynyt immunosuppressiiviset Toimenpiteiden (siklosporiinin, syklofosfamidin) käyttö.
Yleensä suositellaan fyysistä säästämistä proteiinien ja vähäsuolaisen ruokavalion kanssa. Turvotus voidaan huuhdella varovasti. Tämä on välttämättä tasapainossa elektrolyyttejä kiinnittää huomiota.
Lisäksi lisääntyneet tarpeet Thrombophilieneigung harkiten ja yhden kanssa tromboosiprofylaksina hoidettava ennalta ehkäisevästi. Tromboembolisten komplikaatioiden on oltava tehokas oraalinen antikoagulaatiovaikutus tapahtuu antitrombiini III -vajeen takia, hepariinihoito on tullut ilmeisesti tehoton.
Suositut tenttikysymykset glomerulonefriitista
1. 50-vuotias amatööri-pyöräilijä koki 3 vuotta sitten onnettomuuden seuraavan reisiluun kroonisen osteomyeliitin kanssa. Rajoituksensa vuoksi hänellä on usein lumbalgiaa, minkä vuoksi hän on ottanut useita indometasiinia viime viikolla. Kipu jatkuu ja hän esittelee itsensä sinulle myöhään illalla. He havaitsevat seerumin kreatiniinipitoisuuden 2,0 mg / dl ja näkevät punasolujen sylinterit virtsasedimentissä.
1. Mikä oli todennäköisin munuaisten vajaatoiminnan syy??
- amyloidoosi
- Peri (post) tarttuva glomerulonefriitti
- kipulääke
- Akuutti tulehduskipulääkkeiden aiheuttama prenaalinen munuaisten vajaatoiminta
- Akuutti tulehduskipulääke (NSAID) aiheutti sisäisen munuaisten vajaatoiminnan
2. Ns. Nopea etenevä glomerulonefriitti …
- on nuorten tyttöjen yleisin munuaissairaus.
- … johtaa hoitamatta, yleensä muutaman viikon tai kuukauden kuluessa, terminaaliseen munuaisten vajaatoimintaan.
- … hoidetaan antibiooteilla 3. sukupolven kefalosporiinilla.
- … on diagnosoitu turvallisesti natiivilla ultraäänitutkimuksella.
- … hoidetaan useimmissa tapauksissa metotreksaatilla paranemista varten .
3. Matthias P.: lla on mikrohematuria. He etsivät syitä tähän ja pohtivat, mikä voi parhaiten puhua mikrohematurian glomerulaarisesta syystä?
- Mikrohematurian esiintyminen virtsan keskivirrassa
- Hyaliinisylinterien samanaikainen esiintyminen
- Acantosyyttien samanaikainen esiintyminen
- Leukosyturian samanaikainen esiintyminen
- Glukosurian samanaikainen esiintyminen
Lähteet ja ohjeet glomerulonefriitista
Herold, G. ja työtoverit: Sisätautilääkärit (2014) – Gerd Herold Verlag
Floege, A. ja Floege, J .: KDIGO-ohjeet glomerulonefriitin hoitamiseksi julkaistu julkaisussa The Nephrologist, heinäkuu 2013, osa 8, numero 4, s. 327-335
Pavenstädt, H .: Kalvoinen gomerulonefriitti, julkaistu The Nephrologist, 2011, 6: 220 – 230
Ratkaisut tehtäviin: 1B, 2B, 3C
Related Posts
-

Mikä on uniapnea? Syyt, oireet, hoito »
uniapnea Ostetaan: uniapnea Nimi (t): uniapnea; Uniapnea oireyhtymä Taudin tyyppi: Hengitysteiden vähäinen toiminta jakelu: maailmanlaajuinen Ensimmäinen…
-
Mikä on hemofilia? Syyt, oireet, hoito »
verenvuototauti Hemofilia – hemofilia Sana hemofilia on johdettu kreikan sanasta haima, joka tarkoittaa verta. Tähän lisätään sana philia, joka voidaan…
-

Ratsastus – kuukausikustannukset – kulut yleiskatsauksessa
Mitä ratsastus maksaa?? Monien lasten unelma on oppia ajamaan. Vanhemmille tämä on yleensä enemmän painajaista, koska he pelkäävät erittäin korkeita…
-

Oikeudenkäyntikulut yleiskatsauksessa
Oikeusturvavakuutus Nykypäivän yhteiskunnassa pienet erimielisyydet muuttuvat nopeasti kiihkeäksi keskusteluksi tai viime kädessä keskusteluksi…
